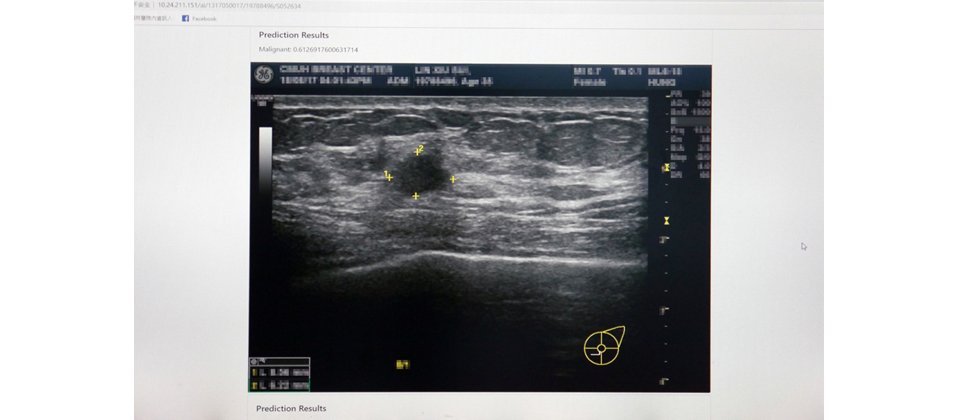
【超音波影像AI實例】中國附醫旗下子公司長佳智能,開發一套乳癌超音波AI輔助分類系統,可以辨識乳房腫瘤及其良、惡性程度。目前,腫瘤辨識率達9成以上,而腫瘤良、惡性辨識率則約7成左右。(攝影/李宗翰)
醫療影像一直是窺視人體內部結構與組成的方法,其種類包括了X光攝影、超音波影像、電腦斷層掃描(Computed Tomography,CT)、核磁共振造影(Magnetic Resonance Imaging,MRI)、心血管造影和伽瑪射線等等。
其中,X光攝影、超音波攝影、CT、MRI,以及近來興起的數位病理,都是目前用來打造醫療影像AI常見的類型。這幾種影像因為拍攝技術不同,決定了影像性質和張數多寡,也影響了打造AI模型的難易度和應用場景。
就影像性質來說,臺北榮總放射線部主任郭萬祐表示,X光片、CT、MRI等影像的切片厚度(即每隔多少身體厚度拍攝1張斷層影像的距離)分別是0.16毫米、0.625毫米以及1~2毫米,與數位病理切片的0.11微米相比,解析度相對低,因此從硬體需求角度來看,是醫療影像AI的入門首選。
常見醫療影像AI的類型與應用場景
在這些醫學影像中,「X光和超音波屬於初階檢查,」中國附醫人工智慧醫學診斷中心主任黃宗祺表示,這兩類檢查的拍攝門檻不高,因此累積出大量、各式各樣的影像資料,滿足訓練AI模型的先決條件。
X光攝影是利用X光對不同密度物質的穿透性來成像,密度越高,X光穿透性就越低,在底片上的成像就越白,反之越黑。不過,臺大生醫電資研究所所長張瑞峰指出,「X光攝影將原本立體的多張橫切面影像疊壓為一張平面影像,」因此,一張X光影像中涵蓋了龐雜的訊息,不僅病灶可能會被組織、器官重疊處擋住,小於1公分的腫瘤也難以檢測出,得靠CT進一步檢查才行。
而超音波攝影,則是利用超高頻率的聲波來穿透人體,將不同組織反射回來的聲波轉換為畫面,來呈現體內組織或器官構造。超音波的好處是沒有輻射,但黃宗祺指出,超音波影像雜訊高,難以偵測初期病徵。就乳房腫瘤檢測來說,需要不斷追蹤,才能確定疾病狀況,但也可能因此錯過即早治療的時機。
因此,就X光和超音波來說,AI的應用場景,主要是協助醫生快速從訊息含量大的影像中,找出肉眼難以發現或容易忽略的初期病徵。在2年前,AI權威吳恩達的團隊所設計的CheXNet模型,以121層卷積神經網路(CNN)架構和美國國衛院釋出的胸腔X光資料集訓練而成,就可以做到早期偵測來輔助醫生診斷。
或像中國附醫所開發的乳癌超音波AI輔助分類系統,利用4萬多筆超音波影像和深度學習Xception架構打造而成,能在人眼難以判斷的初期階段,就偵測出腫瘤,「甚至早3、5年就發現了。」黃宗祺強調。
至於CT和MRI,「屬於進階檢查。」黃宗祺表示,兩者專門用來檢查腦、心、肺、腹部臟器等重要器官,門檻較X光和超音波高,成像也較清晰、細緻。但有別於X光片和超音波影像,CT屬於3D影像,透過X光來掃描人體,經電腦重組,以多張橫切面影像來呈現立體的檢查部位,並根據每張橫切面影像的間隔,分為厚切與細切,間隔越小,越能呈現完整的器官。單一次CT掃描可產生數百張影像,也才有機會能夠發現1公分以下的小型腫瘤。
MRI同樣也是一種3D影像,其原理是利用強大的磁場與人體內的氫質子產生共振,再透過電腦處理共振訊號後成像,可以清楚呈現出軟組織和重要器官的結構,像是腦、心、腹部臟器和骨骼關節等部位。MRI掃描一次可產生數百甚至數千張影像,畫質比CT更好。
要進行CT影像和MRI的影像辨識時,雖然醫生容易從清晰的影像中找到病灶,但這兩者每次掃描動輒就產生數百張影像,要從中尋找病灶,不管是標註還是診斷病情,都相當耗時。
臺北醫學大學副校長暨北醫附醫影像部主任陳震宇以肺結節CT掃描來說明,一次拍攝會產生500張影像,而醫生至少得花20分鐘,才能找出肺結節的位置。病人數量一多,醫生不僅要花更多時間來檢驗,準確率也會因長時間作業而下降。
不過,也因為人工判別CT和MRI相當費時,正是醫療影像AI擅長的的應用場景。這也是為何北醫附醫正計畫建置一套肺結節AI輔助偵測系統的緣故,就是為了縮短看片時間,讓醫生有更多時間在病人身上。
X光影像AI實例
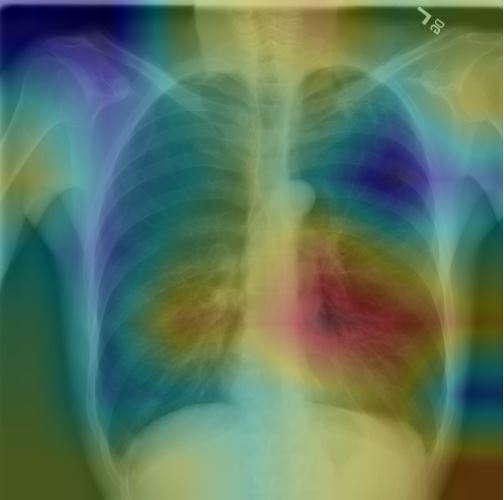
吳恩達研究團隊利用美國國衛院釋出的胸部X光資料集,打造出CheXNet模型,可辨別肺部14種疾病,並以熱成像圖來顯示病灶位置。
MR影像AI實例
臺北榮總與臺灣人工智慧實驗室以6個月的時間,打造出一套能在30秒內就揪出腦轉移瘤的AI系統DeepMets。今年4月份最新結果顯示,DeepMets準確率已達95%。 (攝影/洪政偉)
醫療影像AI新挑戰:數位病理切片
數位病理是醫界近幾年的新浪潮,可以將原本只能在顯微鏡下察看的病理切片,改成直接在電腦上進行。它的出現,是醫療影像AI的新方向,卻也是一個高難度的挑戰,因為數位病理的製作複雜,需經過組織處理、染色切片,以顯微鏡觀察、再掃描至電腦儲存,仰賴醫生專業經驗與時間。
不只如此,數位病理的檔案容量還相當大。與CT、MRI不同,數位病理和X光片一樣都是平面影像,但單一張影像的解析度卻比X光片、CT和MRI高上1,000倍,可達1GB至2GB。因此要拿來訓練AI,不只資料儲存是一大挑戰,訓練模型的時間也需要更久。以數位病理起家的臺灣AI醫療影像新創雲象科技就提到,曾有一次要用一個100層的殘差網路ResNet來訓練每張解析度高達1萬×1萬的影像,得靠GPU搭配600GB系統記憶體才能運算。
不過,臺灣在數位病理的AI應用已經起步了,林口長庚醫院就找來雲象科技開發了一套準確率高達97%的鼻咽癌偵測模組。北醫附醫已經開始將上千片肺癌數位病理交由放射科醫生,要展開部分標註的工作。臺北榮總今年也計畫投資數位病理。
然而,不管是哪種影像類型,在打造AI系統時,都會面臨資料收集的挑戰。也因此,科技部2年前特別發起醫療影像計畫,聯合國內3家大型醫學中心,要利用國人的醫療影像資料,來建置一個大型AI醫療影像資料庫,推動醫療影像AI的發展。
CT影像AI實例

臺北醫學大學附設醫院自去年起,找來了10名擁有2年經驗以上的主治醫生,著手建置肺結節AI醫療影像資料庫,目前已完成1,500例的影像標註和語意標註,今年還要再新增2,000例。
數位病理影像AI實例
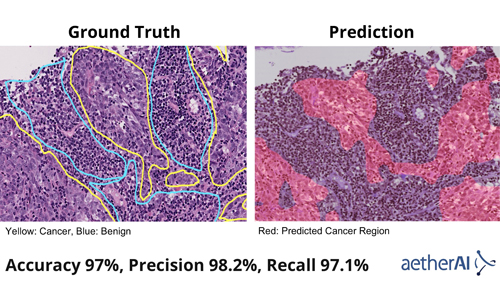
林口長庚醫院與雲象科技共同打造一套鼻咽癌AI偵測系統,由醫院提供數位病理切片資料,雲象負責進行模型訓練,經過2年優化,目前準確率達97%。 (圖片來源/雲象科技)
熱門新聞
2026-01-12
2026-01-12
2026-01-12
2026-01-12
2026-01-12