健保署署長石崇良指出,健保署將推動遠距醫療整合在宅醫療,提供無圍牆的醫療服務,包括採用電子處方箋平臺。該平臺將於下半年完成建置,並於幾家醫院試辦,預計明年擴大使用。
攝影/王若樸
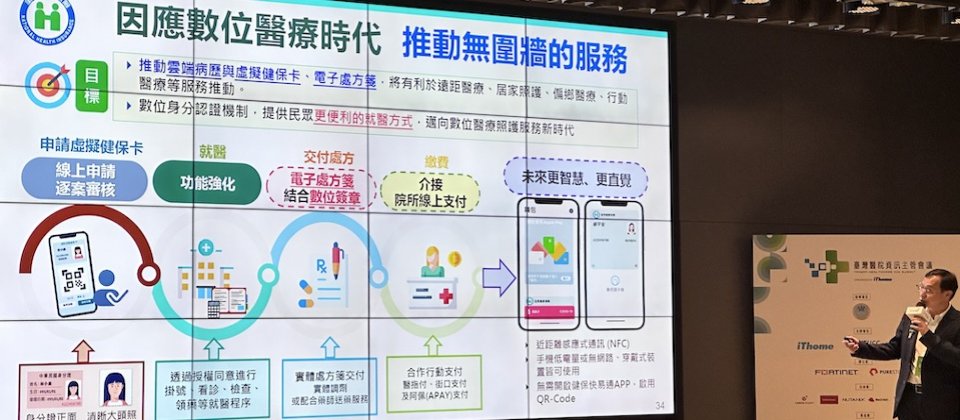
健保署署長石崇良9月15日提出4大數位醫療方針,包括確保民眾長期健康狀態的大家醫計畫、遠距醫療整合在宅醫療、優化健保雲端系統,以及完善健保資料庫和數位基礎設施等資料生態系方法,來解決健保財務入不敷出、人口老化、高齡醫藥費遞增和癌症醫療成本快速增加等4大挑戰。石崇良預告,電子處方箋平臺即將建置完成,接下來將與幾家醫院試辦,預計明年逐步擴大。健保署也將建置基層診所健保雲端HIS,醫資廠商可將自家雲端服務上架到健保雲,來讓診所使用,健保署盼鼓勵基層診所升級雲端系統。
健保不得不面臨的4大挑戰
健保制度自1995年在臺實行以來,改善了民眾就醫品質,但也面臨不少挑戰。
石崇良指出,健保的第一個挑戰是財務入不敷出,因為自1995年至2022年,健保保險收入的平均成長率為4.51%,支出卻是4.77%,「支出不斷上升!」而且,臺灣人口快速老化,不只將在2025年進入超高齡社會,國發會專家還預測,臺灣2039年的老年人口與總人口占比將超過30%,到2043年則會達到43.6%。石崇良點出,今年65歲以上人口為412萬,2050年預計增加至766萬人,然而15至64歲青壯年人口將不斷減少,從去年的1,636萬人,減為預測的2070年776萬人,顯示可照護的人力將越來越少。這是健保面臨的第2個挑戰。
也因為高齡人口不斷增加,成為近10年來健保醫療費用成長的主因,其中65歲以上且有重大傷病、65歲以上但非重大傷病的健保點數支出成長率,就分別占了13.4%和26.8%,共超過40%。石崇良也對比,2017年65歲以上健保對象約占13.8%,醫療費用約占37.26%,但2021年則來到16.9%和41.38%。這是健保面臨的第3個挑戰。
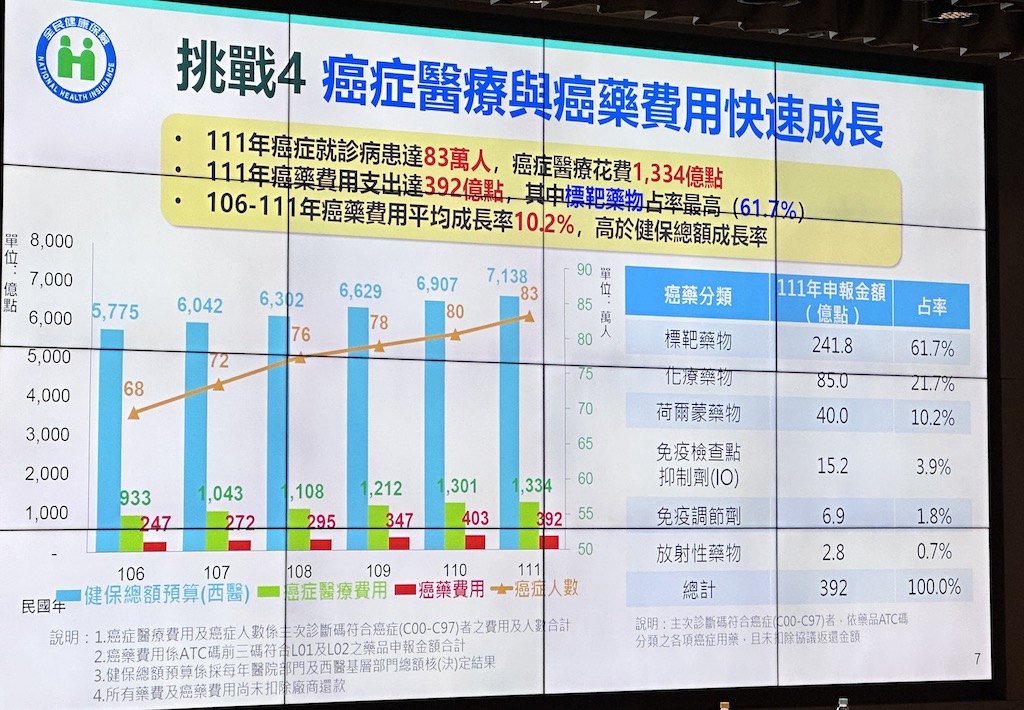
再來,癌症醫療和癌症藥物支出也成健保挑戰,因為費用快速成長,如去年癌症患者達83萬人,癌症醫療花費達1,334億點。而2017年至2022年的癌症藥物費用平均成長率還達10.2%,高於健保總額成長率。(如下圖)
方針1:大家醫計畫
面對這些困境,健保署也提出改革和數位轉型應對方法,其一是大家醫計畫。石崇良指出,這個計畫是要預防保健、延長民眾的健康狀態;有別於現有作法,將健保資源集中在癌症、心血管疾病、腦血管疾病、腎衰竭和失智症等病症的治療,大家醫計畫要往前一步,鎖定早期預防,來避免或延緩疾病發生。
他表示,大家醫計畫以既有的家醫計畫為基礎,來擴充發展,將原有的慢性腎病(SKD)計畫、糖尿病(DM)計畫和代謝症候群計畫等計畫資訊整合,先進行數據「歸人」,也就是讓醫師一眼就知道,一位患者身患哪些疾病。之後,再將這些資訊進一步歸戶,讓醫師了解該病人的家人健康狀況,以便更好的治療。
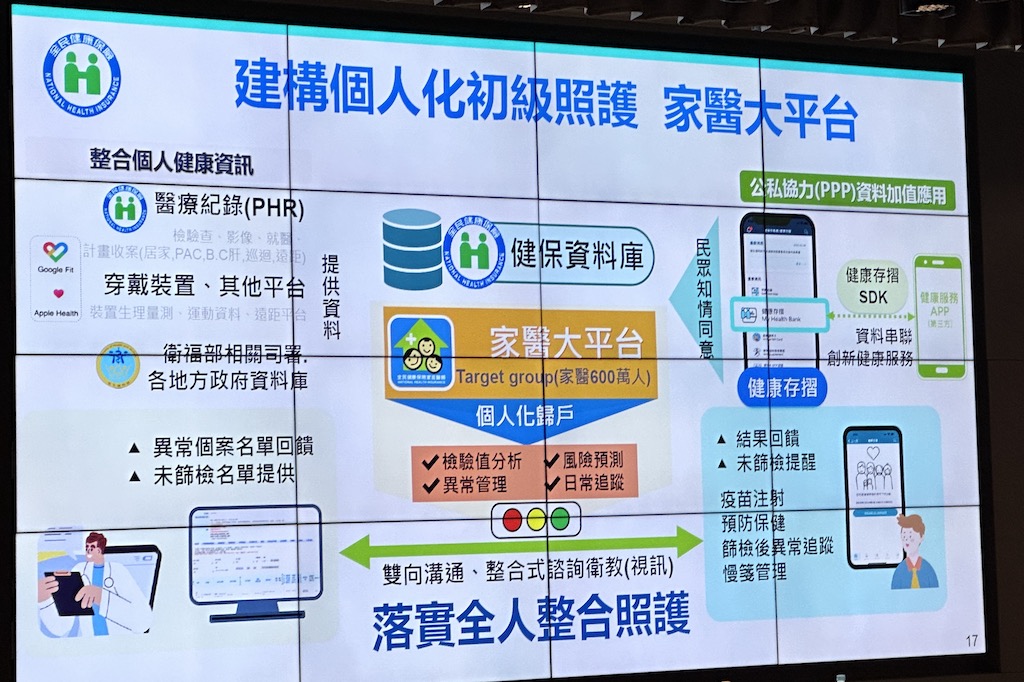
實際作法包括建置家醫大平臺、擴大健康存摺SDK資料加值應用,來確保民眾健康。其中,家醫大平臺是一套個人化初級照護資訊的整合平臺,整合各項健康資料,來主動提供健康風險預測和示警等功能,來讓民眾及早介入、自我照顧,預防或延緩疾病發生。
而家醫大平臺要整合的各類數據,包括醫療記錄(含檢驗檢查、醫療影像、計畫收案等記錄)、穿戴裝置數據,以及來自健保署和衛福部相關司署的資料,來整合分析。另一方面,在民眾同意下,也要整合健康存摺資料,以及以健康存摺SDK發展的第三方健康App資料,來共同分析,針對目標族群(含癌篩、慢性腎病、糖尿病和代謝症候群高風險民眾),進行檢驗值分析、異常管理、風險預測、日常追蹤等,像是未篩檢提醒、疫苗注射提醒等。(如下圖)
方針2:整合遠距醫療和在宅醫療
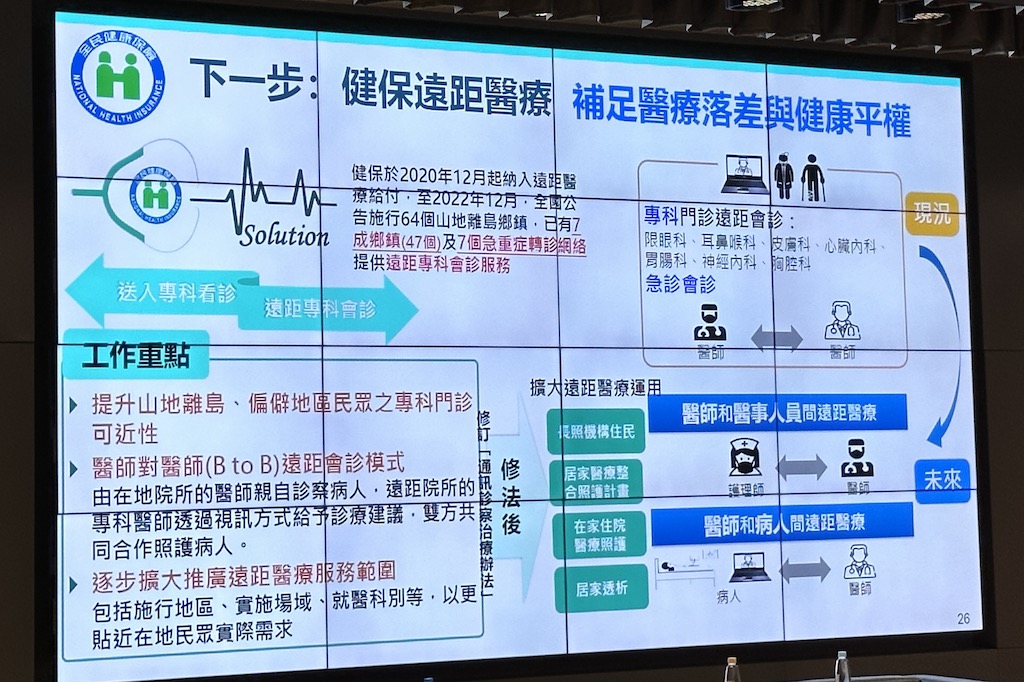
石崇良提出的另一個因應方法是整合遠距醫療與居家醫療。健保署自2020年開始,將遠距醫療納入健保給付,主要針對偏遠地區的五官科遠距會診,但「現在要擴大到居家照護,包括長照機構住民、居家醫療整合照護計畫、在家住院醫療照護計畫,以及居家透析患者,」石崇良說。
而且,這個擴大不只是居家適用對象更多了,還有將原本醫師對醫師(B2B)的遠距會診模式,擴大為醫師對醫師人員(如護理師)、醫師對病人。這些擴大是通訊診察治療辦法修正案涵蓋的內容。(如下圖)
至於在宅醫療,則是指居住於自家或長照機構,可延續日常生活的民眾,透過家屬、長照團隊、在宅醫療團隊等支援角色的分散式照護,來達到生活品質的回復或提升。健保署自2021年以來,就陸續推動相關計畫,如輔導建置在宅長照支援診所(急重症)試辦計畫、遠距科技應用急重症暨安寧病患在宅住院創新模式計畫,將遠距醫療逐步融入在宅醫療。
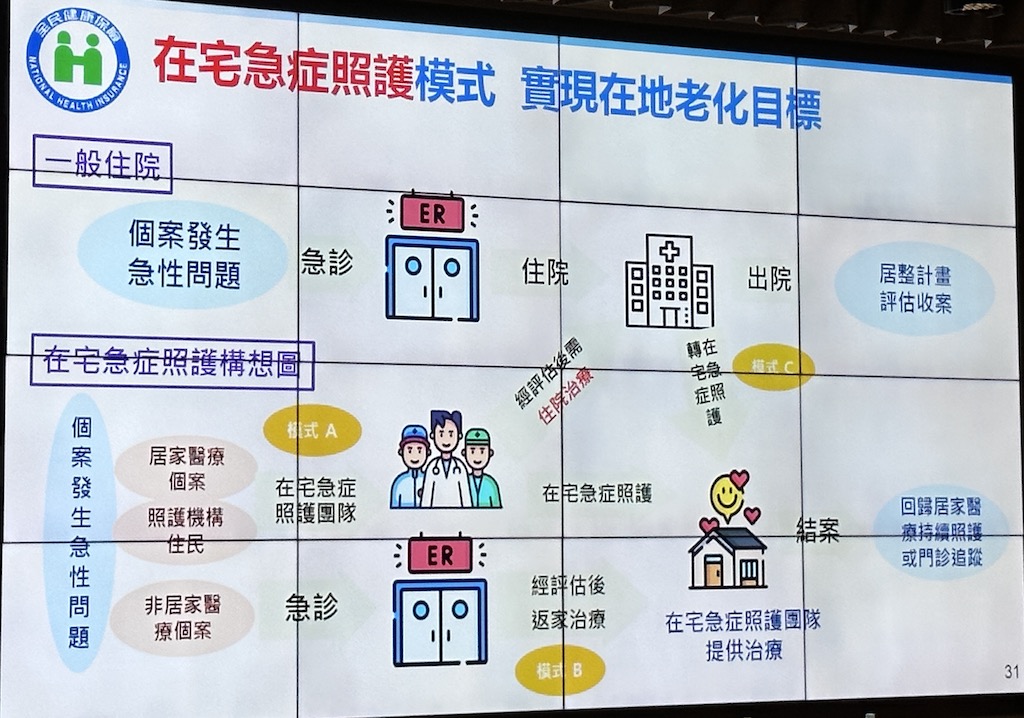
現在,健保署要進一步延伸,推動「在宅急症照護模式」,針對3類對象,也就是居家醫療急症患者、急診一般民眾和長照機構住民,提供醫師、護理師和醫事人員的訪視服務,並導入遠端監測和視訊診療輔助,來提供替代病人住院的選擇,減少往返醫院的成本和住院期間交叉感染的風險。這個在宅急症照護可分為3種,一是長照機構住民,或是居家照護的收案對象,可在家接受照護,若評估需要住院才住院(下圖模式A),再來是因失能送醫院急診,評估後可返家照護、治療(模式B),最後一種則是情況穩定,得以出院、回家休養和接受照護(模式C)。
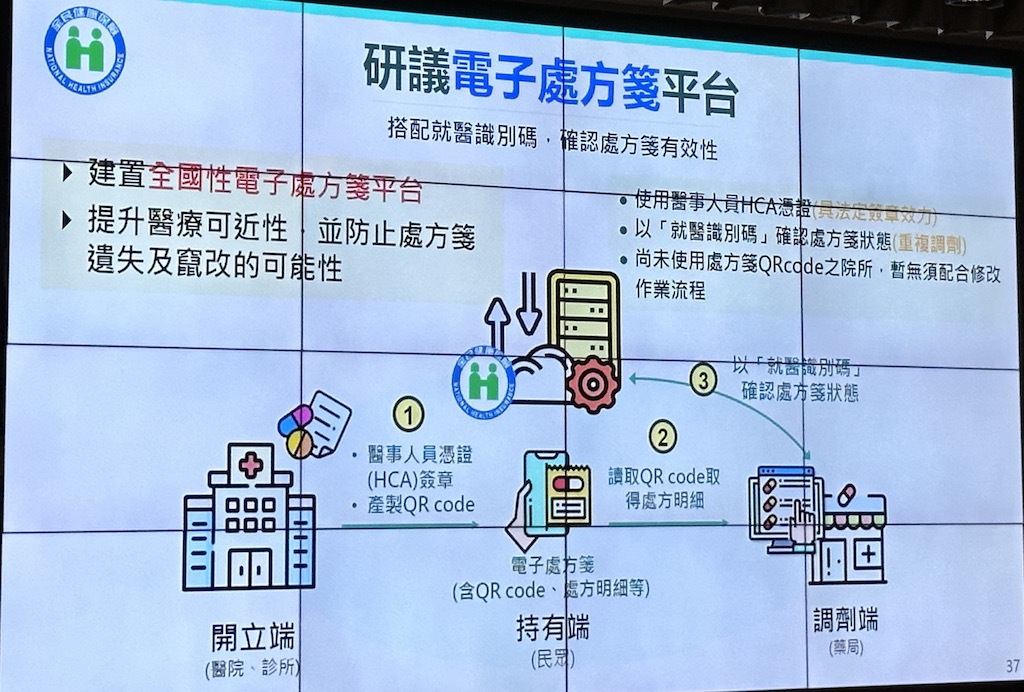
石崇良也透露,全國性電子處方箋平臺將在下半年完成建置,並於幾家醫院展開試辦,預計明年擴大使用。這個電子處方箋平臺的運作方式是,由醫院、診所等醫療機構透過醫事人員憑證(HCA)簽章開立,產生QR Code,民眾可透過健保快易通App持有這個QR Code和處方箋明細,到藥局領藥時,秀出QR Code讓藥局讀取處方明細,並確認就醫識別碼,來避免重複調劑。(如下圖)
方針3:優化健保雲端系統
再來,健保署也提出健保雲端系統優化,來因應眼前的4大挑戰。這個優化措施有3大重點,一是優化健保查詢雲端系統3.0架構和功能,來提高醫療品質和病人安全,再來是擴大納入真實世界資料(RWD)和導入醫療科技評估機制(HTA),最後是藥品核價數位化和事前審查智能輔助。
就系統優化來說,健保署要擴大健保查詢雲端系統,納入醫療支援模型、整合更多雲端憑證認證機制,並在健保特約院所進行小規模測試,之後將搭配教育訓練正式上線。(如下圖)
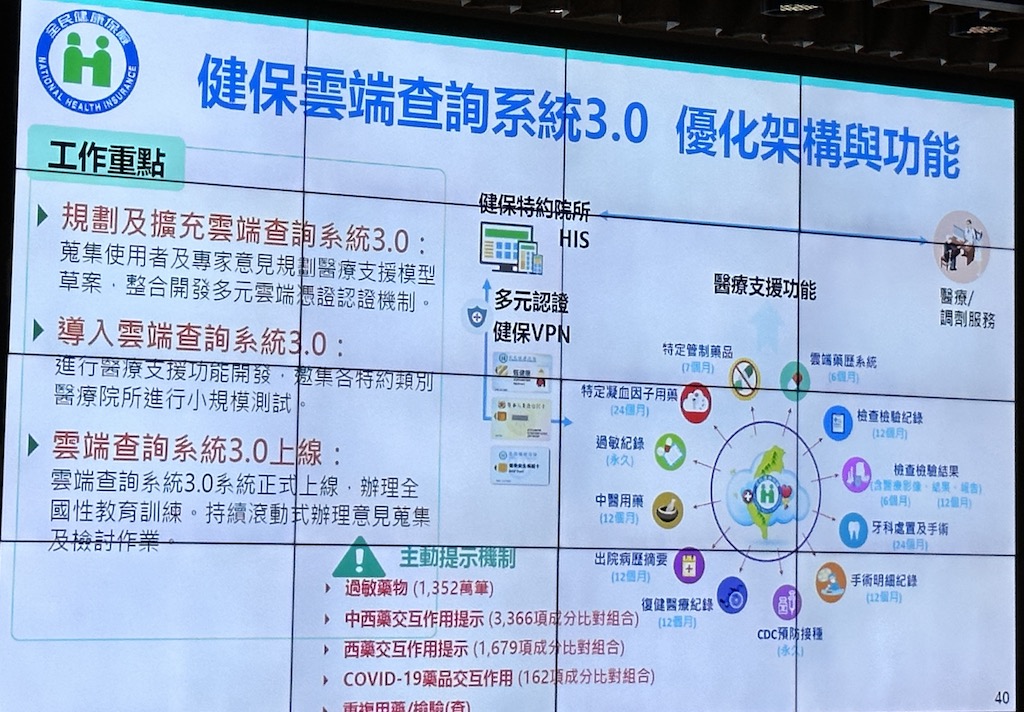
另外,為確保病人跨院就醫資料安全,健保署也要求醫院落實資安管控,並建議醫療院所將批次下載作業納入ISO認證。
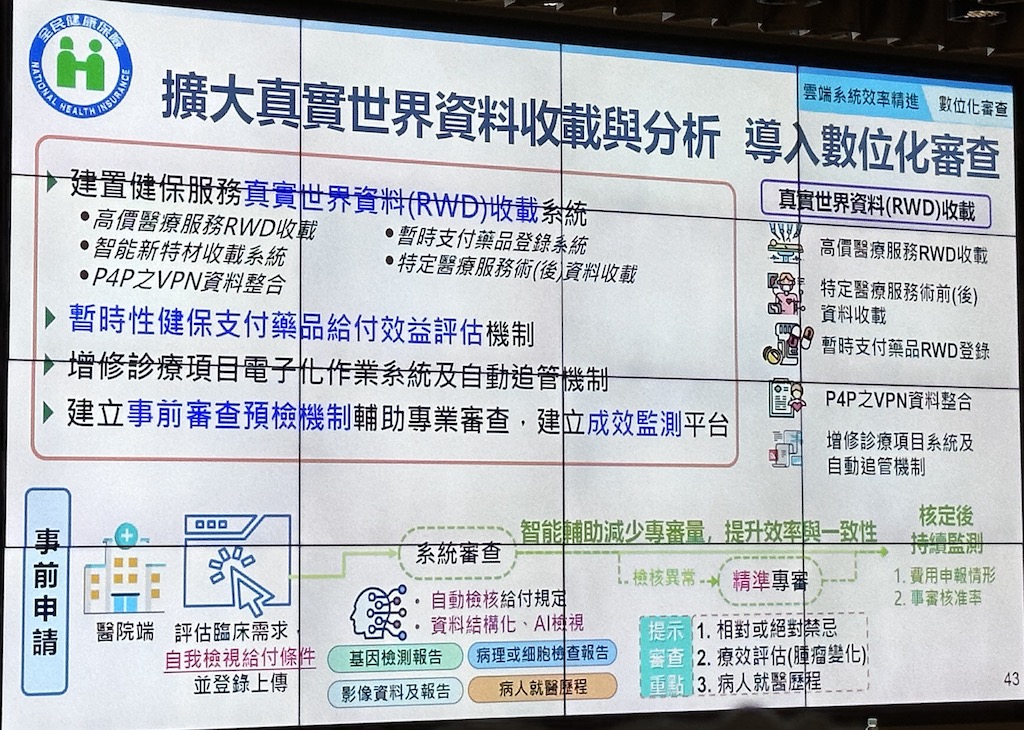
另一方面,健保署還要建置RWD收載系統,範圍涵蓋高價醫療服務RWD、智能新特材、特定醫療服務術(後)資料等類別,以便評估新醫材等應用成效。同時,他們也要建立事前審查預檢機制和成效監測平臺,來加速醫院申請、審查、核定後監測的過程,其中,健保署還將納入AI來審查醫院資料,提高自動化程度。(如下圖)
方針4:建置資料生態系
石崇良提出的第4個方法建立資料生態系,包括完善健保資料庫機制和建置數位化基礎建設。就健保資料庫機制來說,健保署要完善資料治理機制,比如依去年憲法法庭釋憲結果,將新添民眾退出權,另一方面要建立包含基因檢測結果的健保生物資料庫,並擴大學研產業的應用,來形成永續生態系統。
不只針對健保資料庫,健保署要建立的資料生態系,還包含數位基礎建設。這個目標可分為2大工作,一是強化健保的數位基礎建設,提高資安韌性和效能,比如建置符合國際資安標準的機房、建立強化資安防護的混合雲架構,以及積極擁抱國際資安和醫療資訊管理學會(HIMSS)制度。
另一個工作則是推動基層診所健保雲端HIS,且要導入國際醫療資料交換標準FHIR。石崇良解釋,這是要配合次世代醫療資訊數位基礎建設,來建置「健保雲」,鼓勵基層診所升級使用雲端系統。這麼做,是要解決目前診所的IT成本、資訊無法即時分享等問題,由健保署建置健保雲平臺,來讓廠商上架自家的雲服務,基層診所則能選擇合適的系統來使用。(如下圖)

最後,石崇良也點出,原本預計要在明年全面改用2023年版本的ICD-10國際疾病分類碼,將延後到2025年轉版。
熱門新聞
2026-03-02
2026-03-02
2026-03-02
2026-03-02
2026-03-03
2026-03-02
2026-03-02